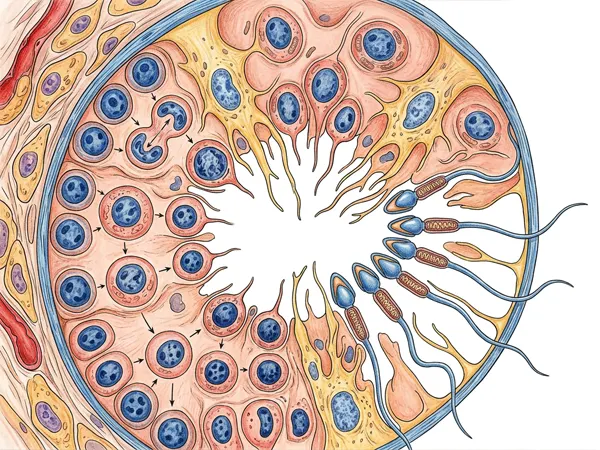
Bir erkek yaşamı boyunca milyarlarca sperm hücresi üretir. Bu küçük hücrelerin her biri, vücudun en hassas ve en uzun biyolojik süreçlerinden birinin sonunda dünyaya gelir: spermatogenez. Testislerin derinliklerindeki kıvrımlı kanalların içinde başlayan bu yolculuk yaklaşık 74 gün sürer; her bir sperm hücresi kendine özel bir amaç için tasarlanmıştır — yumurtaya ulaşmak ve genetik bilginin yarısını teslim etmek. Yola çıkan yüz milyonlarca spermden yalnızca birkaç yüzü hedefe yaklaşır, sadece bir tanesi içeri girebilir. Bu yazıda spermatogenezin ne olduğunu, kaç gün sürdüğünü, hangi hormon ve hücrelerin görev aldığını, neyin bu süreci olumlu ya da olumsuz etkilediğini ve sperm sağlığını iyileştirmek için neler yapılabileceğini Doç. Dr. Abdulkadir Tepeler perspektifinden ayrıntılı olarak ele alıyoruz.
Spermatogenez Nedir?
Spermatogenez (sperm üretim süreci); testislerdeki seminifer tübül adı verilen kıvrımlı kanalların içinde, kök hücre niteliğindeki spermatogonyumların önce çoğalıp ardından şekil değiştirerek olgun sperm hücrelerine dönüştüğü biyolojik süreçtir. Bu süreç ergenlikten itibaren yaşam boyu kesintisiz devam eder; sağlıklı bir erkek her saniye yaklaşık 1500-2000 yeni sperm üretir.
Spermatogenezin biyolojik amacı sadece sperm üretmek değildir; aynı zamanda kromozom sayısının yarıya indirilmesi (mayotik bölünme) ile yumurta hücresiyle birleştiğinde 46 kromozomlu yeni bir bireyin oluşmasına olanak sağlamaktır. Bu yönüyle spermatogenez yalnızca üretim değil, aynı zamanda genetik bilgi paketleme sürecidir.
Sperm Hücresinin Anatomisi
Sperm; insan vücudundaki en küçük hücredir (yaklaşık 50 mikrometre uzunluğunda) ama yapısı tamamen tek bir amaca hizmet eder: yumurtaya ulaşmak. Üç ana bölümden oluşur:
Baş (Caput)
Spermin ön kısmıdır ve genetik materyali (DNA) taşır. Yoğun şekilde paketlenmiş 23 kromozom buradadır. Başın ucunda akrozom adı verilen bir kapakçık vardır; içinde yumurtanın dış katmanını parçalayan hyaluronidaz ve akrozin gibi enzimler bulunur. Akrozom olmadan sperm yumurtaya tutunsa bile içeri giremez.
Orta Bölüm (Pars Intermedia)
Başla kuyruk arasındaki bölümdür. Mitokondrilerle doludur — bu hücrenin enerji santralleridir. Spermin uzun kuyruk hareketleri için gerekli olan ATP enerjisi burada üretilir. Diyabet, varikosel veya sigara gibi durumlarda mitokondriyal işlev bozulur, sperm yorulmadan ilerleyemez (astenospermi).
Kuyruk (Flagellum)
Spermin yaklaşık %90’ı kuyruk uzunluğundan oluşur. Dalga benzeri (sinüzoidal) hareketle spermi saniyede yaklaşık 1-3 mm ilerletir. Yumurtaya ulaşmak için spermin yaklaşık 15-18 cm yol kat etmesi gerekir; bu da en hızlı spermler için 30-60 dakika sürer.
Bir Boşalmada Kaç Sperm Vardır?
Sağlıklı bir boşalmada 40-300 milyon sperm bulunur (DSÖ kılavuzuna göre alt sınır mililitre başına 16 milyon, toplam 39 milyon). Bu spermlerin yaklaşık üçte ikisi yola çıkar, yumurtanın bulunduğu fallop tüpüne yalnızca birkaç yüz tanesi ulaşır ve sonunda tek bir sperm yumurtayı döller. Geri kalanlar yolda elenir; vajen asit ortamı, rahim mukusu, immün sistem ve fiziksel mesafe doğal bir filtre işlevi görür.
Spermatogenezin Evreleri
Spermatogenez üç ana basamaktan oluşur ve toplam yaklaşık 74 gün sürer. Tüm süreç testislerin seminifer tübüllerinin içinde, Sertoli hücrelerinin desteğiyle gerçekleşir.
1. Spermatogonyum Aşaması (Mitoz Bölünme)
Seminifer tübülün dış duvarına yerleşmiş spermatogonyum hücreleri ergenlikle birlikte mitoz bölünmeye başlar. Bu evrede 46 kromozomlu kök hücreler kendilerini iki kat çoğaltarak hem kendi popülasyonlarını sürdürür (kök hücre havuzu) hem de bir sonraki evreye geçecek primer spermatosit‘leri oluşturur. Süre yaklaşık 16 gündür.
2. Spermatosit Aşaması (Mayoz Bölünme)
Primer spermatositler iki ardışık mayoz bölünmesi geçirir. Mayoz I‘de homolog kromozom çiftleri ayrılır ve sekonder spermatosit oluşur. Mayoz II‘de kardeş kromatitler ayrılır ve spermatid olur. Bu süreç sonunda 46 kromozomlu bir hücreden 4 adet 23 kromozomlu spermatid ortaya çıkar. Genetik çeşitlilik bu evrede sağlanan krosing-over ve bağımsız ayrılma ile yaratılır. Süre yaklaşık 24 gündür.
3. Spermiogenez (Olgunlaşma) Aşaması
Yuvarlak şekilli spermatidler şekil değiştirerek olgun sperm hücresine dönüşür. Bu evrede:
- DNA çekirdek içinde sıkıca paketlenir (protein çekirdekli histonlar protaminlerle değiştirilir)
- Akrozom oluşur (Golgi aparatından)
- Mitokondri orta bölüme dizilir
- Kuyruk uzar ve hareket için organize olur
- Sitoplazma fazlalığı atılır
Süre yaklaşık 24 gündür. Spermiogenez bozukluğu teratospermi‘ye (anormal şekilli sperm) yol açar.
4. Epididimal Olgunlaşma
Testisten ayrılan sperm henüz hareket etme yeteneği kazanmamıştır. Epididim adı verilen 6-7 metre uzunluğundaki kıvrımlı kanalda yaklaşık 10-14 gün boyunca olgunlaşır; burada hareket yeteneği ve döllenme kapasitesi (kapasitasyon ön hazırlığı) kazanır. Toplam süreç böylece yaklaşık 74 gün sürer.
Spermatogenezin Hormonal Düzenlemesi
Spermatogenez beyinden gelen hormonal komutlar ile yönetilir. Hipotalamus-hipofiz-testis ekseni denilen bu sistem aşağıdaki şekilde işler:
GnRH (Hipotalamus)
Beynin tabanındaki hipotalamus, gonadotropin salgılatıcı hormon (GnRH)‘yu pulsatil (atımsal) olarak salgılar. Bu hormon hipofizi uyararak FSH ve LH üretimini tetikler.
FSH (Folikül Stimülan Hormon)
FSH doğrudan Sertoli hücrelerine etki eder; spermatogenez için gerekli olan büyüme faktörleri ve androjen bağlayıcı protein (ABP) üretimini başlatır. FSH yokluğunda spermatogenez başlamaz.
LH (Luteinizan Hormon)
LH testislerin yan duvarındaki Leydig hücrelerini uyararak testosteron üretimini sağlar. Yüksek seviyede yerel testosteron, spermatogenez için zorunludur.
Testosteron
Sertoli hücresi içinde androjen bağlayıcı proteine bağlanan testosteron, spermatogenezin tüm evrelerini desteklemenin yanı sıra ergenlikteki ikincil cinsel karakterleri (sakal-bıyık, ses kalınlaşması, kas gelişimi) de oluşturur. Düşük testosteron çoğu zaman spermatogenez bozukluğunun ilk işaretidir.
İnhibin B ve Negatif Geri Bildirim
Sertoli hücreleri yeterli sperm üretildiğinde inhibin B salgılayarak hipofizdeki FSH üretimini baskılar; böylece üretim dengelenir. İnhibin B düzeyi azosperminin (sperm yokluğu) önemli bir laboratuvar belirtecidir.
Spermatogeneze Destek Veren Hücreler
Spermatogenez tek başına gerçekleşmez; testis içinde özelleşmiş yardımcı hücreler bu süreci destekler:
Sertoli Hücreleri
Seminifer tübülün iç duvarını döşeyen büyük hücrelerdir. Spermatogenezin dadı hücreleri olarak da bilinir. Görevleri:
- Spermatogenez sırasında besin desteği sağlamak
- Olgunlaşmayan sperm hücrelerini korumak (kan-testis bariyeri)
- FSH’nin etkisini yerel olarak uygulamak
- İnhibin B üreterek geri bildirim sağlamak
- Atılan spermatid sitoplazmasını fagositoz etmek
Leydig Hücreleri
Seminifer tübüllerin dışında, interstisyel dokuda yer alır. Testosteron üretiminin %95’inden sorumludur. LH uyarısıyla çalışırlar. Yaşla birlikte sayıları azalır; bu nedenle erkeklerde androjen düşüşü (andropoz) yavaş ama kademeli olur.
Kan-Testis Bariyeri
Sertoli hücreleri arasındaki sıkı bağlantılarla oluşan bu bariyer, gelişen sperm hücrelerini bağışıklık sisteminden korur. Vücut sperm proteinlerini ‘yabancı’ olarak algılarsa bu hücrelere karşı antikor üretir; bu durum antisperm antikoruya yol açar ve kısırlık nedenlerinden biridir.
Spermatogenezi Etkileyen Faktörler
Spermatogenez ekstrem hassasiyet gerektiren bir süreçtir; pek çok dış ve iç faktör bu süreci olumsuz etkileyebilir. Şu an yaşam tarzında yapılan değişikliğin 2,5 ay sonraki spermi etkilediğini unutmamak gerekir.
Yaş
Erkek üreme kapasitesi kadınların aksine yaşla birlikte aniden bitmez ama 40 yaştan sonra sperm sayısı, hareketliliği ve normal şekil oranı kademeli olarak azalır. İleri baba yaşı (45+) çocukta otizm, şizofreni, bazı genetik hastalıkların hafif artışı ile ilişkilendirilmiştir.
Skrotum Isı Artışı
Testislerin vücut dışında olmasının nedeni spermatogenezin vücut sıcaklığından 2-4 °C daha düşük ısıda gerçekleşmesi gerektiğidir. Aşağıdakiler skrotumda ısı artışı yaparak sperm üretimini bozar:
- Varikosel (testis damarlarında genişleme)
- Sık ve uzun süreli sıcak banyo, sauna, jakuzi
- Dizüstü bilgisayarın testislerin üzerinde uzun süre tutulması
- Dar pantolon ve sentetik iç çamaşırı
- Kronik ateş yapan hastalıklar
Sigara, Alkol ve Madde Kullanımı
Sigara sperm DNA fragmentasyonunu (kırılma) belirgin biçimde artırır; ileride düşük ve genetik hastalık riskini büyütür. Aşırı alkol testosteronu düşürür ve spermatogenezi yavaşlatır. Esrar sperm hareketliliğini azaltır, anabolik steroidler (vücut geliştirme amaçlı) ise hipofizi baskılayarak azoospermiye kadar varan sperm üretim duraklamasına yol açar.
Obezite ve Metabolik Sendrom
Yağ dokusu östrojen üretir; obez erkeklerde androjen-östrojen dengesi bozulur, sperm sayısı düşer. Ayrıca obeziteye eşlik eden insülin direnci ve düşük seviyeli kronik inflamasyon spermatogenezi olumsuz etkiler. %5-10 kilo kaybı bile sperm parametrelerinde anlamlı düzelme sağlayabilir.
İlaçlar ve Tıbbi Tedaviler
- Anabolik steroidler ve testosteron preparatları
- Kemoterapi ilaçları (özellikle alkilleyici ajanlar)
- Radyoterapi (özellikle pelvik bölge)
- 5-alfa redüktaz inhibitörleri (finasterid, dutasterid)
- Bazı antidepresanlar (SSRI grubu)
- Sülfasalazin (ülseratif kolit ilacı)
- Kolşisin, kalsiyum kanal blokerleri (yüksek dozda)
Çevresel Toksinler ve Endokrin Bozucular
Plastiklerdeki BPA ve ftalatlar, tarım ilaçlarındaki bazı bileşikler, ağır metaller (kurşun, kadmiyum, cıva), benzin türevleri ve organik çözücüler (boya, vernik) sperm parametrelerini ölçülebilir biçimde bozar. Sanayi işçilerinde, tarım çalışanlarında ve berberlerde sperm sayısı düşüklüğü daha sık raporlanmıştır.
Stres, Uyku ve Yaşam Tarzı
Kronik stres kortizol artışı yoluyla testosteronu baskılar. Uyku düzensizliği ve özellikle uyku apnesi, spermatogenez için kritik olan gece testosteron pikini ortadan kaldırır. Düzenli orta yoğunlukta egzersiz sperm parametrelerini iyileştirir; aşırı dayanıklılık sporu (özellikle bisiklet) ise tam tersini yapabilir.
Genetik Faktörler
Y kromozomu üzerindeki AZF (Azospermi Faktörü) bölgelerinde mikrodelesyonlar, Klinefelter sendromu (47,XXY), kistik fibroz gen mutasyonları ve karyotip anormallikleri spermatogenezi doğrudan etkiler.
Spermatogenez Bozuklukları
Spermatogenez sürecindeki bozukluklar spermiyogram bulgularına göre sınıflandırılır:
Azospermi
Boşalmada hiç sperm bulunmamasıdır. İki tipi vardır:
- Obstrüktif azospermi: Sperm üretimi normal ama dışarı çıkış yolları (ejakülatör kanal, vas deferens) tıkanmış. Vazektomi sonrası, doğuştan vas deferens yokluğu, geçirilmiş enfeksiyon nedenlerle olur. Tedavi cerrahi.
- Non-obstrüktif azospermi: Sperm üretiminin kendisi yetersiz veya yok. Genetik nedenler, hormonal yetmezlik, kemoterapi sonrası, varikosel ileri evresi. Tedavide micro-TESE ile testis dokusundan sperm aranır.
Oligospermi (Düşük Sperm Sayısı)
Mililitre başına 16 milyondan az sperm olmasıdır. Hafif (10-15 milyon), orta (5-10 milyon) ve şiddetli (5 milyondan az – kriptozoospermi) olarak derecelendirilir. En sık nedenler varikosel, sigara, obezite ve hormonal dengesizlik.
Astenospermi (Düşük Sperm Hareketliliği)
Sperm sayısı normal olabilir ama spermlerin yeterli oranda ileri hareket edememesidir. DSÖ kriterine göre toplam hareketli sperm oranı %42’nin altında olmamalı. Mitokondriyal işlev bozukluğu, varikosel, antisperm antikor, kuyruk anomalileri sebep olur.
Teratospermi (Anormal Şekilli Sperm)
Normal şekilli sperm oranının %4’ün altında olmasıdır. Şekil bozukluğu çoğunlukla baş bölgesindedir (büyük baş, küçük baş, çift baş, akrozom yokluğu). DNA hasarı ve düşük döllenme başarısı ile ilişkilendirilir.
OAT Sendromu (Oligo-Asteno-Teratospermi)
Üç anomalinin birlikte görüldüğü en sık sperm bozukluğudur. Erkek kısırlığı vakalarının çoğunluğu bu kategoriye girer. Tedavi nedenine yönelik (varikosel onarımı, hormon düzenlemesi, yaşam tarzı, antioksidan) ve gerekirse yardımcı üreme teknikleridir.
Spermatogenez Tanı Yöntemleri
Çocuk sahibi olamayan veya planlayan çiftlerde erkeği değerlendirmek için kullanılan başlıca testler:
Spermiyogram (Sperm Analizi)
Üreme sağlığında ilk ve en temel testtir. 2-7 günlük cinsel perhiz sonrası mastürbasyonla alınan örnekte sperm sayısı, hareketliliği, şekli, hacim, pH ve canlılık ölçülür. En az 2 spermiyogram arası 2-4 hafta yapılır; tek bir test sonucuyla karar verilmez.
Hormonal Testler
FSH, LH, testosteron, prolaktin ve gerekirse inhibin B, östradiol bakılır. Yüksek FSH ve düşük inhibin B testiküler yetmezlik (üretim sorunu), normal hormonlar ile sperm yokluğu obstrüktif neden lehinedir.
Genetik Testler
Şiddetli oligospermi veya azospermide karyotip analizi (Klinefelter sendromu vs.) ve Y kromozom mikrodelesyon testi standart hale gelmiştir. Doğuştan vas deferens yokluğu varlığında kistik fibroz (CFTR) gen mutasyonu taranmalıdır.
Skrotal Doppler Ultrason
Varikosel, hidrosel, spermatosel, testis tümörü ve epididim patolojilerini değerlendirir. Erkek kısırlığında varikosel oranı yaklaşık %35 olduğu için bu test yüksek tanı değerine sahiptir.
Antisperm Antikor Testi
Vazektomi sonrası, testis travması ya da geçirilmiş enfeksiyon zemininde MAR (mixed antiglobulin reaction) testi ile değerlendirilir.
Sperm DNA Fragmantasyon Testi
Standart spermiyogramı normal görünen ama tekrarlayan tüp bebek başarısızlığı veya açıklanamayan kısırlığı olan çiftlerde sperm DNA bütünlüğü değerlendirilir. %30 üstü fragmantasyon klinik olarak anlamlıdır.
Testis Biyopsisi / Micro-TESE
Non-obstrüktif azospermide hem tanısal hem tedavi amaçlı yapılır. Operasyon mikroskobu altında testis dokusundan en iyi tübüller seçilerek sperm aranır; bulunan spermler ICSI (mikroenjeksiyon) için dondurulur.
Sperm Sağlığını İyileştirmenin Yolları
Spermatogenez 74 gün sürdüğü için yapılan değişikliklerin sonuçları en erken 2,5-3 ay sonra spermiyogramda görülür. Sabırlı ve düzenli olmak gerekir.
Beslenme Önerileri
- Çinko: İstiridye, yumurta, kabak çekirdeği, kırmızı et — sperm üretiminde kritik mineral
- Selenyum: Brezilya cevizi (günde 2-3 tane), balık, hindi — sperm hareketliliği için
- Folat (B9): Yeşil yapraklı sebzeler, baklagiller — DNA bütünlüğü için
- Omega-3: Somon, sardalye, ceviz, keten tohumu — sperm membran sağlığı
- D vitamini: Güneş, balık yağı, takviye — testosteron üretimi
- Antioksidanlar: C vitamini (turunçgil, biber), E vitamini (badem, ay çekirdeği), likopen (domates), koenzim Q10
- Akdeniz tipi beslenme: Sebze-meyve-zeytinyağı-balık yoğun, kırmızı et ve işlenmiş gıda sınırlı
Yaşam Tarzı Değişiklikleri
- Sigarayı bırakma — en hızlı ve en büyük katkı
- Alkolü haftada 1-2 standart içeceğe indirme
- Bel çevresini 94 cm altında tutma
- Haftada 150 dakika orta yoğunluklu egzersiz; aşırı sporcudan kaçınma
- Sıcak banyo, sauna, jakuziyi sınırlama (haftada 1-2’yi geçmeme)
- Dizüstü bilgisayarı kucağa koymama
- Bisiklet sürerken ergonomik sele kullanma; uzun mesafe sürücülerinde periyodik mola
- İç çamaşırı: pamuklu, gevşek; sentetik dar tipten kaçınma
- Düzenli uyku (7-8 saat); uyku apnesi şüphesinde polisomnografi
- Stres yönetimi — meditasyon, nefes egzersizleri, sosyal destek
Kanıta Dayalı Antioksidan Destekler
Cochrane derlemeleri, bazı antioksidan kombinasyonlarının doğal gebelik oranını yaklaşık iki katına çıkarabildiğini göstermiştir. En çok kullanılan ürünler:
- Koenzim Q10 (200-400 mg/gün)
- L-Karnitin (2-3 g/gün)
- L-Arginin (2-4 g/gün)
- Çinko (15-30 mg/gün) + Selenyum (100 mcg/gün)
- Folat + B12
- C vitamini (500-1000 mg/gün) + E vitamini (400 IU/gün)
- D vitamini (eksiklik varsa 1000-4000 IU/gün)
Aşırı doz tersine etki yapabilir; mutlaka hekim takibinde kullanılmalıdır.
Tedavi Seçenekleri
Spermatogenez bozukluğunun nedenine göre aşağıdaki tedaviler uygulanır:
Yaşam Tarzı ve Tıbbi Optimizasyon
Hafif-orta sperm parametre bozukluğu olan çiftlerde 3-6 aylık yaşam tarzı + antioksidan + neden tedavisi (örn. varikosel embolizasyonu, hormon düzenleme) çoğunlukla yeterli olur.
Varikosel Cerrahisi / Embolizasyonu
Klinik varikoselli infertil erkeklerde mikrocerrahi varikoselektomi veya selektif embolizasyon, sperm parametrelerini %60-80 oranında iyileştirir; doğal gebelik oranı yaklaşık iki katına çıkar.
Hormonal Tedavi
Hipogonadotropik hipogonadizm (FSH/LH düşüklüğü) tablosunda hCG ve FSH enjeksiyonları ile spermatogenez başlatılabilir. Yüksek prolaktin düzeyinde dopamin agonisti, hipotiroidide tiroid yerine koyma tedavisi uygulanır. Eksojen testosteron asla kullanılmaz; tam tersi etki yaparak spermi durdurur.
Yardımcı Üreme Teknikleri (IUI, IVF, ICSI)
Hafif-orta erkek faktörlü kısırlıkta IUI (sperm yıkaması ve aşılama), orta-şiddetli olgularda IVF (klasik tüp bebek), şiddetli OAT veya azospermide ICSI (mikroenjeksiyon) uygulanır.
Micro-TESE
Non-obstrüktif azospermide testis dokusunda operasyon mikroskobu altında en iyi seminifer tübüller seçilerek sperm aranır. Klasik TESE’ye göre başarı oranı yaklaşık iki kat yüksektir; doku kaybı ve testosteron düşüşü en az düzeydedir.
Hekim Önerileri ve Önemli Uyarılar
- Çocuk sahibi olmak isteyen çiftler 1 yıl korunmasız ilişkiye rağmen gebe kalamadıysa (kadın 35 yaş üzeriyse 6 ay) hem erkek hem kadın birlikte değerlendirilmeli.
- Erkek için ilk basamak spermiyogram‘dır; pahalı testlerden önce mutlaka yapılmalı.
- Tek bir spermiyogram sonucuna göre karar verilmez; en az iki test 2-4 hafta arayla yapılır.
- İnternette satılan ‘mucize sperm güçlendirici’ karışımlardan kaçının; bilimsel kanıtı olmayan, kontrolsüz dozda hormon ve bitki içerebilir.
- Vücut geliştirme amaçlı testosteron veya anabolik steroid kullanan erkeklerde aylık-yıllık süreç sonunda azoospermi gelişebilir; bırakma sonrası iyileşme 6-24 ay alabilir, bazen kalıcı hasar olur.
- Kemoterapi veya radyoterapi planlanan genç erkeklere mutlaka sperm bankacılığı önerilmelidir.
- Açıklanamayan tekrarlayan düşüklerde sperm DNA fragmantasyon testi düşünülmelidir.
Sık Sorulan Sorular
Spermatogenez kaç gün sürer?
Spermatogenezin testis içindeki kısmı yaklaşık 64 gün, epididimal olgunlaşma ise ek 10-14 gün sürer; toplam yaklaşık 74 gündür. Bu nedenle bugün yapılan yaşam tarzı değişikliklerinin sperm kalitesi üzerindeki etkisi en erken 2,5-3 ay sonra spermiyogramda görülür.
Bir boşalmada kaç sperm bulunur?
Sağlıklı bir boşalmada 40-300 milyon sperm bulunur. Dünya Sağlık Örgütü’nün belirlediği alt sınır mililitre başına 16 milyon, toplamda 39 milyon spermdir. Bu seviyenin altında oligospermi (düşük sperm sayısı) tanısı konur. Yüz milyonlarca sperm yola çıksa bile yumurtaya yalnızca birkaç yüzü ulaşır ve yalnızca biri içeri girebilir.
Sperm sağlığını artırmak için ne kadar süre beklenmeli?
Spermatogenez 74 gün sürdüğü için yapılan herhangi bir değişikliğin (sigara bırakma, kilo verme, antioksidan başlama, varikosel ameliyatı gibi) etkisini görmek için en az 3 ay beklemek gerekir. Çoğu fertilite uzmanı yaşam tarzı düzenlemesinden 3-6 ay sonra spermiyogramı tekrar etmenizi önerir.
Mastürbasyon sperm sağlığını bozar mı?
Hayır, düzenli mastürbasyon sperm sağlığına zarar vermez; aksine sperm depolanma süresini kısaltarak DNA hasarını azaltabilir. Ancak spermiyogram öncesi 2-7 günlük cinsel perhiz önerilir; bu süre numune kalitesini standardize etmek içindir, daha uzun perhiz daha iyi anlamına gelmez.
Anabolik steroid ya da dışarıdan testosteron kullanımı sperm üretimini etkiler mi?
Evet, ciddi şekilde etkiler. Eksojen testosteron veya anabolik steroidler beyindeki FSH-LH üretimini baskılar; bu da testislerdeki spermatogenezi neredeyse durdurarak azospermiye yol açabilir. Bırakma sonrası iyileşme 6-24 ay sürebilir; uzun süreli kullanımda kalıcı hasar oluşabilir. Çocuk planı olan erkeklerde mutlaka kaçınılmalıdır.
İleri yaşta baba olmanın çocuk sağlığı için riski var mı?
Erkeklerde fertilite kadınlardaki kadar keskin biçimde bitmese de 40 yaştan sonra sperm DNA hasarı, kromozom anomalileri ve mutasyon oranı kademeli olarak artar. 45 yaş üstü babaların çocuklarında otizm, şizofreni ve bazı genetik hastalık riski hafif yüksektir. Bu nedenle ileri yaşta baba olmak isteyen erkeklere spermiyogram + sperm DNA fragmantasyon testi önerilir.